Tác giả: Bác sĩ Nguyễn Đức Tỉnh, Thạc sĩ Y khoa, Chuyên khoa Nội tiết – Tuyến giáp, Trưởng khoa Nội tiết, Phòng khám Đa khoa Nguyễn Đức Tỉnh, với hơn 10 năm kinh nghiệm trong chẩn đoán và điều trị các bệnh lý tuyến giáp.
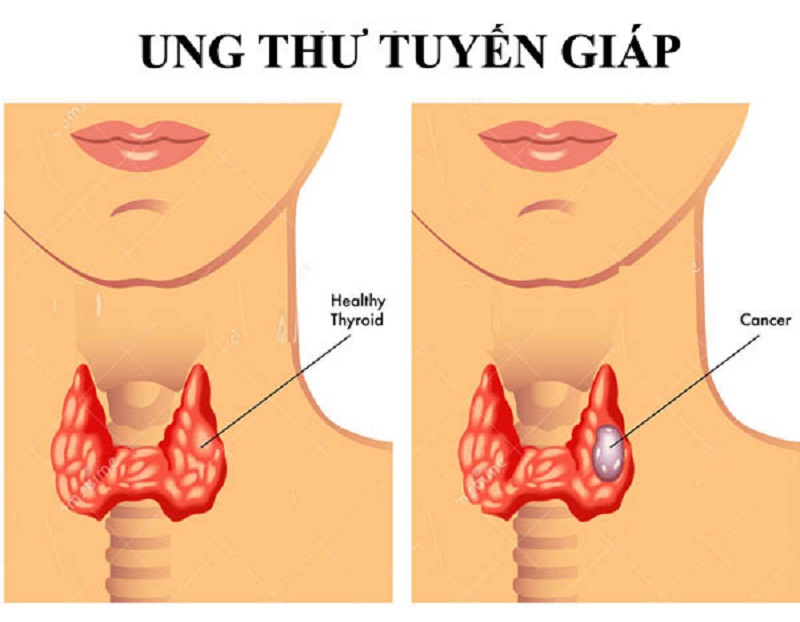
U tuyến giáp là một bệnh lý phổ biến, đặc biệt ở phụ nữ, với tỷ lệ mắc cao hơn gấp 4-5 lần so với nam giới theo thống kê của Hiệp hội Tuyến giáp Hoa Kỳ (American Thyroid Association – ATA). Trong nhiều trường hợp, mổ u tuyến giáp là phương pháp điều trị hiệu quả để loại bỏ khối u, ngăn ngừa biến chứng và cải thiện chất lượng cuộc sống. Bài viết này Bác sĩ Tỉnh cung cấp thông tin chi tiết về quy trình mổ u tuyến giáp, chỉ định, rủi ro, cũng như cách chăm sóc sau phẫu thuật, nhằm giúp bạn hiểu rõ hơn về phương pháp này.
Khi Nào Cần Mổ U Tuyến Giáp?
Không phải mọi trường hợp u tuyến giáp đều cần phẫu thuật. Quyết định mổ u tuyến giáp dựa trên các yếu tố như kích thước khối u, bản chất (lành tính hay ác tính), triệu chứng lâm sàng, và nguy cơ biến chứng. Mổ u tuyến giáp thường được chỉ định trong các trường hợp:
-
U nghi ngờ hoặc xác định ác tính: Kết quả chọc hút tế bào bằng kim nhỏ (FNA – Fine Needle Aspiration) cho thấy tế bào bất thường hoặc ung thư.
-
U lành tính gây chèn ép: Khối u lớn (>4 cm) gây khó thở, khó nuốt, hoặc khàn giọng do chèn ép khí quản, thực quản, hoặc dây thần kinh thanh quản.
-
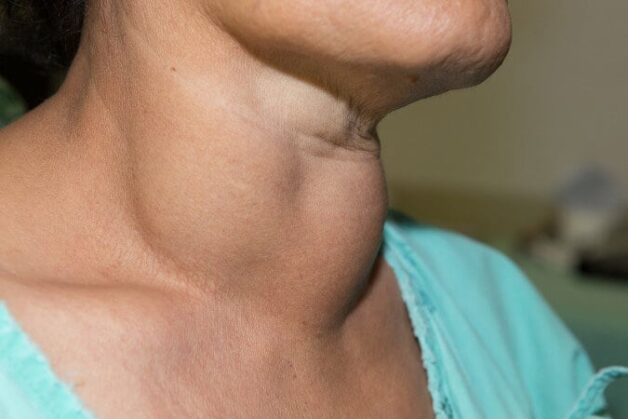
U ảnh hưởng thẩm mỹ: Khối u lớn gây mất thẩm mỹ hoặc khiến bệnh nhân tự ti.
-
U chức năng gây cường giáp: U tiết hormone không đáp ứng với điều trị nội khoa.
-
U có nguy cơ tiến triển: Khối u phát triển nhanh hoặc có dấu hiệu nghi ngờ qua siêu âm (vi vôi hóa, bờ không đều, xâm lấn mô xung quanh).
Trong một số trường hợp, bệnh nhân có thể được theo dõi định kỳ thay vì phẫu thuật ngay, đặc biệt với các khối u lành tính nhỏ (<1 cm) và không có triệu chứng. Tuy nhiên, quyết định này cần được thảo luận kỹ lưỡng với bác sĩ dựa trên tình trạng cụ thể.

Các phương pháp mổ u tuyến giáp hiện nay
Mổ u tuyến giáp là phương pháp điều trị chính cho u tuyến giáp, được lựa chọn dựa trên bản chất khối u, triệu chứng, và sức khỏe bệnh nhân. Bác sĩ có thể lựa chọn một trong các phương pháp sau:
Cắt bỏ toàn bộ tuyến giáp
Đây là phương pháp loại bỏ hoàn toàn tuyến giáp, thường chỉ định cho ung thư tuyến giáp (thể nhú, thể nang, thể tủy) hoặc bướu giáp đa nhân lớn gây chèn ép. Bác sĩ rạch đường nhỏ ở cổ (4-6 cm), thực hiện phẫu thuật dưới gây mê toàn thân trong 2-3 giờ. Phương pháp này giảm nguy cơ tái phát ung thư và hỗ trợ điều trị i-ốt phóng xạ, nhưng bệnh nhân cần dùng hormone thay thế (Levothyroxine) suốt đời.
Cắt bỏ một thùy tuyến giáp
Loại bỏ một bên tuyến giáp, phù hợp với u lành tính nhỏ (<4 cm) hoặc ung thư giai đoạn sớm không di căn. Phẫu thuật kéo dài 1-2 giờ qua đường rạch nhỏ ở cổ, giữ lại thùy còn lại để duy trì chức năng tuyến giáp. Khoảng 70-80% bệnh nhân không cần hormone thay thế, giúp giảm phụ thuộc thuốc. Ưu điểm là ít biến chứng và hồi phục nhanh (1-2 tuần), nhưng nguy cơ tái phát ở thùy còn lại cần theo dõi.
Cắt tuyến giáp gần toàn phần
Cắt gần toàn phần tuyến giáp loại bỏ phần lớn tuyến giáp, giữ lại 1-2 gram mô để duy trì chức năng, chỉ định cho bướu giáp đa nhân hoặc ung thư không cần i-ốt phóng xạ. Phẫu thuật kéo dài 2-3 giờ, tương tự phương pháp cắt bỏ toàn bộ tuyến giáp nhưng bảo tồn một phần mô lành. Ưu điểm là giảm nguy cơ suy giáp hoàn toàn và biến chứng như hạ canxi máu, nhưng khó kiểm soát lượng mô còn lại, có thể dẫn đến tái phát. Phương pháp mổ u tuyến giáp này phù hợp với bệnh nhân muốn cân bằng giữa hiệu quả điều trị và chức năng tự nhiên.
Phẫu thuật nội soi
Phẫu thuật nội soi là kỹ thuật ít xâm lấn, dùng camera qua đường rạch nhỏ (nách, ngực) để loại bỏ u lành tính nhỏ (<4 cm), ưu tiên thẩm mỹ . Phẫu thuật kéo dài 2-4 giờ, giảm đau và thời gian nằm viện (1-2 ngày). Ưu điểm là sẹo nhỏ, hồi phục nhanh, phù hợp với bệnh nhân trẻ, nhưng chi phí cao và đòi hỏi bác sĩ tay nghề cao. Phương pháp không phù hợp với ung thư lớn hoặc u xâm lấn.
Phẫu thuật robot
Phẫu thuật robot sử dụng hệ thống robot (như da Vinci) để loại bỏ u nhỏ, lành tính hoặc ung thư sớm, ưu tiên thẩm mỹ tối đa. Qua đường rạch ẩn (nách, ngực), phẫu thuật kéo dài 3-5 giờ với độ chính xác cao nhờ camera 3D. Ưu điểm là sẹo gần như không thấy, ít đau, hồi phục nhanh, nhưng chi phí cao và cần trang thiết bị hiện đại. Tuy nhiên,phương pháp này không phù hợp với u lớn hoặc ung thư tiến triển.
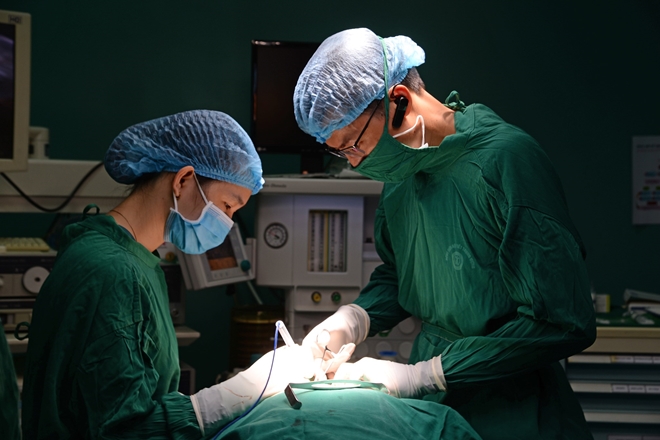
Quy Trình Mổ U Tuyến Giáp
Mổ u tuyến giáp là một phẫu thuật tương đối an toàn khi được thực hiện bởi bác sĩ chuyên khoa giàu kinh nghiệm tại các cơ sở y tế uy tín.Dưới đây là phân tích chi tiết từng bước trong quy trình mổ u tuyến giáp nhằm giúp bệnh nhân hiểu rõ và chuẩn bị tốt hơn.
Khám lâm sàng và chuẩn đoán hình ảnh
Trước khi mổ u tuyến giáp, bệnh nhân trải qua quá trình đánh giá toàn diện để xác định bản chất khối u, mức độ ảnh hưởng, và đảm bảo an toàn phẫu thuật. Giai đoạn này đóng vai trò quan trọng trong việc lập kế hoạch điều trị và giảm thiểu rủi ro. Các bước cụ thể bao gồm:
-
Siêu âm tuyến giáp: Xác định kích thước, vị trí, và đặc điểm khối u.
-
Chọc hút tế bào (FNA): Đánh giá bản chất tế bào của khối u.
-
Xét nghiệm máu: Kiểm tra chức năng tuyến giáp (TSH, FT3, FT4) và các chỉ số khác như canxi, chức năng gan, thận.
-
Chụp CT hoặc MRI: Được chỉ định nếu nghi ngờ khối u xâm lấn mô xung quanh.
-
Nội soi thanh quản: Đánh giá dây thanh âm trước phẫu thuật.
Quá trình đánh giá được thực hiện bởi đội ngũ chuyên khoa nội tiết và chẩn đoán hình ảnh, kết hợp tư vấn chi tiết về rủi ro, lợi ích, và các phương pháp phẫu thuật phù hợp. Tại Phòng khám. ệnh nhân được hướng dẫn kỹ lưỡng, đảm bảo hiểu rõ quy trình và yên tâm trước khi mổ u tuyến giáp.
Hội chuẩn chuyên khoa
Hội chẩn chuyên khoa và tư vấn với bệnh nhân cùng gia đình là bước không thể thiếu trong quy trình mổ u tuyến giáp, đảm bảo quyết định phẫu thuật được đưa ra phù hợp với tình trạng bệnh nhân. Giai đoạn này không chỉ tối ưu hóa kế hoạch điều trị mà còn giúp bệnh nhân hiểu rõ về tình trạng của mình, các lựa chọn điều trị, và những rủi ro cần thiết liên quan đến phẫu thuật
Gây Mê và Thực Hiện Phẫu Thuật
Phẫu thuật thường được thực hiện dưới gây mê toàn thân. Thời gian phẫu thuật kéo dài từ 1-3 giờ, tùy thuộc vào mức độ phức tạp. Bác sĩ sẽ rạch một đường nhỏ ở cổ (khoảng 3-6 cm) để tiếp cận tuyến giáp, loại bỏ khối u, và bảo tồn các cấu trúc quan trọng như dây thần kinh thanh quản và tuyến cận giáp.
Hậu phẫu và tái khám
Sau mổ u tuyến giáp, bệnh nhân thường nằm viện 1-3 ngày để theo dõi và chăm sóc, nhằm phát hiện sớm biến chứng và hỗ trợ hồi phục. Các hướng dẫn cụ thể bao gồm:
-
Theo dõi biến chứng: Kiểm tra dấu hiệu chảy máu, nhiễm trùng, hoặc tổn thương dây thanh âm.
-
Tái khám sau 1 tuần được thực hiện để cắt chỉ (nếu dùng chỉ không tự tiêu), đánh giá vết mổ (sẹo, nhiễm trùng), và kiểm tra chức năng tuyến giáp qua xét nghiệm máu (TSH, FT4).
-
Dùng thuốc:Bệnh nhân cắt toàn bộ tuyến giáp cần dùng hormone thay thế suốt đời, liều lượng điều chỉnh dựa trên xét nghiệm TSH. Thuốc giảm đau và kháng sinh dự phòng được kê nếu cần.

Các biến chứng có thể gặp khi mổ u tuyến giáp
Mặc dù mổ u tuyến giáp là phẫu thuật an toàn, vẫn có một số rủi ro tiềm ẩn, bao gồm:
-
Chảy máu sau mổ: Hiếm gặp (<1%), nhưng có thể gây chèn ép khí quản nếu không được xử lý kịp thời.
-
Tổn thương dây thần kinh thanh quản: Gây khàn giọng tạm thời hoặc vĩnh viễn (tỷ lệ <2%).
-
Suy tuyến cận giáp: Do tổn thương hoặc cắt bỏ tuyến cận giáp, dẫn đến hạ canxi máu (co cơ, tê bì). Tỷ lệ này khoảng 1-3%.
-
Nhiễm trùng vết mổ: Có thể phòng ngừa bằng vệ sinh tốt và dùng kháng sinh dự phòng.
-
Sẹo xấu: Phụ thuộc vào kỹ thuật khâu và cơ địa bệnh nhân.
Theo nghiên cứu được công bố trên tạp chí The Lancet (2022), tỷ lệ biến chứng sau mổ u tuyến giáp giảm đáng kể khi phẫu thuật được thực hiện bởi bác sĩ chuyên khoa có kinh nghiệm và tại các trung tâm y tế uy tín. Vì vậy, việc lựa chọn bác sĩ và cơ sở y tế là yếu tố quan trọng.

Hồi Phục Sau Mổ U Tuyến Giáp
Hầu hết bệnh nhân hồi phục hoàn toàn sau 2-6 tuần tùy thuộc vào loại phẫu thuật và sức khỏe tổng quát. Dưới đây là một số lưu ý để thúc đẩy quá trình hồi phục:
-
Tuân thủ dùng thuốc: Uống hormone Levothyroxine đúng liều để duy trì chức năng tuyến giáp. Liều lượng sẽ được điều chỉnh dựa trên xét nghiệm máu định kỳ.
-
Chế độ ăn uống:Tránh thực phẩm cứng, cay, hoặc nóng trong 3-5 ngày để giảm kích ứng cổ họng. Ưu tiên thức ăn mềm, dễ tiêu hóa (súp, cháo), và uống đủ nước. Bổ sung thực phẩm giàu canxi (sữa, phô mai) nếu có nguy cơ hạ canxi máu. Tránh hút thuốc và rượu bia.
-
Vận động:Tránh hoạt động nặng trong 2-4 tuần để bảo vệ vết mổ. Có thể đi lại nhẹ nhàng giúp tăng lưu thông máu và giảm nguy cơ huyết khối.
-
Chăm sóc vết mổ: Giữ vết mổ sạch, khô, tránh ánh nắng trực tiếp để giảm sẹo lồi. Chỉ khâu thẩm mỹ thường tự tiêu hoặc được cắt sau 7-10 ngày.
-
Tái khám: Sau 1-2 tuần, bệnh nhân tái khám để kiểm tra vết mổ, chức năng tuyến giáp, và nồng độ canxi. Siêu âm định kỳ (3-6 tháng/lần) giúp theo dõi tái phát, đặc biệt với ung thư tuyến giáp.

Các phương pháp điều trị u tuyến giáp khác
Ngoài phương pháp mổ u tuyến giáp thì hiện nay còn 1 số phương pháp điều trị khác mà bạn cũng nên tham khảo. Việc hiểu rõ các phương pháp điều trị hiện đại đang được áp dụng là điều cần thiết. Tùy theo bản chất khối u (lành tính hay ác tính), kích thước, triệu chứng lâm sàng và nhu cầu người bệnh, bác sĩ sẽ chỉ định phương án điều trị phù hợp. Dưới đây là tổng quan các phương pháp điều trị phổ biến hiện nay, từ không can thiệp đến các kỹ thuật y học hiện đại ít xâm lấn.
Theo dõi định kỳ
Với các khối u tuyến giáp lành tính, kích thước nhỏ (<1cm), không có biểu hiện chèn ép hoặc nghi ngờ ác tính, phương pháp theo dõi định kỳ là lựa chọn tối ưu. Đây là cách tiếp cận mang tính bảo tồn, tránh các can thiệp không cần thiết.
Bệnh nhân sẽ được:
-
Theo dõi siêu âm tuyến giáp định kỳ 6–12 tháng/lần
-
Kiểm tra hormon tuyến giáp (TSH, FT4)
-
Đánh giá kích thước và tính chất mô học của khối u
Nhiều nghiên cứu, trong đó có nghiên cứu của Ito et al. (Nhật Bản, 2014), cho thấy: có đến 85% các khối u tuyến giáp nhỏ không thay đổi kích thước sau 5 năm theo dõi. Do đó, trong những trường hợp không triệu chứng, theo dõi chủ động là chiến lược an toàn và hiệu quả.
Khi u tuyến giáp được xác định là lành tính và không gây triệu chứng, người bệnh không cần điều trị mà vẫn có thể sống khỏe mạnh, trả lời tích cực cho câu hỏi “u tuyến giáp có chữa được không” theo hướng kiểm soát an toàn.
Điều trị nội khoa (sử dụng thuốc hormon giáp)
Đối với các trường hợp u tuyến giáp lành tính có xu hướng phát triển, bác sĩ có thể chỉ định sử dụng thuốc điều trị u tuyến giáp ( hormon tuyến giáp tổng hợp) – thường là Levothyroxine (T4) – với mục đích ức chế tiết TSH từ tuyến yên. TSH được xem là yếu tố kích thích sự phát triển của mô tuyến giáp, bao gồm cả các nốt tuyến.
Hiệu quả:
-
Ức chế tăng trưởng u tuyến giáp
-
Giảm nguy cơ khối u phát triển về kích thước
Tuy nhiên, việc dùng hormon giáp kéo dài cần theo dõi chặt chẽ vì có thể gây suy giáp cường độ thấp, ảnh hưởng tới tim mạch hoặc mật độ xương, đặc biệt ở người cao tuổi. Phương pháp này không phù hợp với tất cả bệnh nhân, và cần chỉ định từ bác sĩ nội tiết có chuyên môn.
Điều trị bằng iod phóng xạ (RAI)
Được áp dụng chủ yếu trong ung thư tuyến giáp thể biệt hóa (thể nhú, thể nang), sau phẫu thuật cắt toàn bộ tuyến giáp. RAI giúp tiêu diệt các tế bào tuyến giáp còn sót lại, kể cả tế bào ung thư đã di căn xa (nếu có).
Quy trình:
-
Bệnh nhân ngưng dùng hormon giáp một thời gian hoặc tiêm kích TSH
-
Uống liều iod phóng xạ I-131
-
Theo dõi hấp thu và đào thải chất phóng xạ, cách ly ngắn hạn
Tác dụng phụ có thể gồm khô miệng, viêm tuyến nước bọt, mệt mỏi tạm thời. Tuy nhiên, đa số bệnh nhân dung nạp tốt và hiệu quả cao.
Đốt sóng cao tần (RFA)
Đốt sóng cao tần RFA (Radiofrequency Ablation) là kỹ thuật sử dụng dòng điện tần số cao qua đầu kim điện cực để phá hủy mô u bằng nhiệt. Đây là một giải pháp thay thế tối ưu cho phẫu thuật, đặc biệt trong các trường hợp u lành tính lớn gây chèn ép hoặc ảnh hưởng thẩm mỹ.
Ưu điểm:
-
Không cần gây mê toàn thân
-
Không để lại sẹo lớn
-
Thời gian hồi phục nhanh, có thể về trong ngày
-
Bảo tồn tuyến giáp lành, ít nguy cơ suy giáp
Nghiên cứu của Baek et al. (Hàn Quốc, 2019) trên 1.450 bệnh nhân cho thấy: đốt RFA làm giảm kích thước khối u trung bình 80–90% sau 6 tháng, và chỉ có 0,5% biến chứng nhỏ.
Tại Việt Nam, bác sĩ Nguyễn Đức Tỉnh là một trong những chuyên gia tiên phong ứng dụng công nghệ RFA trong điều trị u tuyến giáp lành tính, giúp hàng ngàn bệnh nhân không cần mổ mà vẫn đảm bảo hiệu quả điều trị.
Việc lựa chọn phương pháp điều trị phù hợp cho u tuyến giáp phụ thuộc vào rất nhiều yếu tố y khoa. Nếu muốn biết mình phù hợp với phương pháp điều trị nào nhất hãy đến thăm khám các bệnh viện hoặc phòng khám uy tín để được tư vấn và điều trị sớm nhất.

Các câu hỏi thường gặp (FAQ)
Chi phí mổ u tuyến giáp ?
Chi phí mổ u tuyến giáp phụ thuộc vào phương pháp phẫu thuật, tình trạng bệnh và cơ sở y tế thực hiện. Tại các bệnh viện công, mổ hở có thể dao động từ 10 – 25 triệu đồng, trong khi mổ nội soi thường từ 25 – 40 triệu đồng. Nếu bệnh nhân lựa chọn phẫu thuật bằng robot, chi phí có thể lên tới 60 – 100 triệu đồng. Trong nhiều trường hợp, Bảo hiểm Y tế có thể chi trả một phần chi phí. Bệnh nhân nên tham khảo trước bảng giá tại cơ sở y tế và trao đổi kỹ với bác sĩ để có lựa chọn phù hợp, hiệu quả và an toàn.
Bệnh viện nào mổ u tuyến giáp tốt nhất ?
Hiện nay, nhiều cơ sở y tế tại Việt Nam có chuyên môn cao trong phẫu thuật điều trị mổ u tuyến giáp, đặc biệt là các bệnh viện tuyến trung ương với đội ngũ bác sĩ đầu ngành. Một số địa chỉ uy tín mổ u tuyến giáp được bệnh nhân và giới chuyên môn đánh giá cao gồm: Bệnh viện Nội tiết Trung ương, Bệnh viện K (cơ sở Tân Triều và Quán Sứ), Bệnh viện Bạch Mai – Trung tâm Phẫu thuật đầu cổ, và Bệnh viện Chợ Rẫy tại TP.HCM. Tại các cơ sở này, bệnh nhân được tiếp cận kỹ thuật mổ hở, mổ nội soi và mổ robot hiện đại, đồng thời được chăm sóc sau mổ u tuyến giáp một cách toàn diện, giảm thiểu biến chứng và nguy cơ tái phát.
Mổ u tuyến giáp nằm viện bao lâu ?
Thời gian nằm viện sau khi mổ u tuyến giáp phụ thuộc vào phương pháp phẫu thuật và tình trạng sức khỏe của người bệnh. Với phẫu thuật hở, người bệnh thường cần nằm viện từ 3–5 ngày để theo dõi chảy máu, hạ canxi và biến chứng thanh quản. Đối với mổ nội soi hoặc robot, thời gian phục hồi nhanh hơn, có thể xuất viện sau 2–3 ngày nếu ổn định. Trong một số trường hợp đặc biệt như ung thư cần theo dõi thêm hoặc có biến chứng nhẹ, thời gian nằm viện có thể kéo dài hơn. Luôn cần tuân thủ chỉ định của bác sĩ trước khi ra viện.
Cắt toàn bộ tuyến giáp sống được bao lâu ?
Sau khi mổ u tuyến giáp bằng phương pháp cắt toàn bộ tuyến giáp, người bệnh vẫn có thể sống khỏe mạnh và bình thường nếu tuân thủ điều trị. Việc dùng thuốc hormone tuyến giáp thay thế (Levothyroxine) đúng liều lượng, đều đặn suốt đời sẽ giúp duy trì chuyển hóa và hoạt động nội tiết ổn định. Theo các nghiên cứu lâm sàng được công bố trên NCBI và ATA, tuổi thọ của người đã cắt toàn bộ tuyến giáp gần như không thay đổi so với dân số bình thường, miễn là được theo dõi định kỳ và điều chỉnh liều thuốc phù hợp với chức năng cơ thể.
Có cần kiêng nói sau khi mổ không ?
Sau mổ u tuyến giáp, đặc biệt nếu có can thiệp gần dây thanh quản, người bệnh nên hạn chế nói to, nói nhiều trong 5–7 ngày đầu để tránh gây tổn thương vùng thanh quản đang hồi phục. Trong một số trường hợp phẫu thuật viên phải bóc tách gần hoặc xung quanh dây thần kinh thanh quản quặt ngược, việc nghỉ ngơi cho giọng nói là rất cần thiết để tránh khàn tiếng kéo dài. Việc kiêng nói không bắt buộc tuyệt đối nhưng nên thực hiện cẩn trọng trong giai đoạn đầu hậu phẫu.
Mổ u tuyến giáp là phương pháp điều trị hiệu quả và an toàn trong nhiều trường hợp, giúp loại bỏ khối u, cải thiện triệu chứng, và ngăn ngừa biến chứng. Tuy nhiên, quyết định phẫu thuật cần dựa trên đánh giá kỹ lưỡng của bác sĩ chuyên khoa và tình trạng cụ thể của bệnh nhân. Với thông tin dựa trên bằng chứng khoa học, bài viết này hy vọng đã cung cấp cái nhìn toàn diện về quy trình mổ u tuyến giáp, từ chỉ định, rủi ro, đến chăm sóc sau phẫu thuật. Nếu bạn hoặc người thân đang đối mặt với u tuyến giáp, hãy tham khảo ý kiến bác sĩ để được tư vấn và điều trị kịp thời.
**Lưu ý: Những thông tin cung cấp trong bài viết của PK. Bác sĩ Nguyễn Đức Tỉnh mang tính chất tham khảo, không thay thế cho việc chẩn đoán hoặc điều trị y khoa. Người bệnh không được tự ý điều trị. Để có chẩn đoán và điều trị chính xác, vui lòng người bệnh cần tới các bệnh viện để được bác sĩ thăm khám trực tiếp chẩn đoán và tư vấn phác đồ điều trị hợp lý.