Phình động mạch não là một tình trạng nguy hiểm tiềm ẩn, có thể dẫn đến biến chứng nghiêm trọng như đột quỵ xuất huyết nếu không được phát hiện và điều trị kịp thời. Đây là hiện tượng một đoạn mạch máu trong não bị giãn nở bất thường, tạo thành túi phình do thành mạch suy yếu. Bệnh thường tiến triển âm thầm và chỉ bộc lộ triệu chứng khi túi phình lớn hoặc vỡ. Vậy phình động mạch não có nguy hiểm không? Nguyên nhân, triệu chứng và phương pháp điều trị là gì? Hãy cùng tìm hiểu chi tiết qua bài viết dưới đây!
Chứng phình động mạch não là gì?
Chứng phình động mạch não (brain aneurysm) là một điểm yếu hoặc mỏng trên động mạch trong não phình và chứa đầy máu. Chứng phình động mạch có thể gây áp lực lên các dây thần kinh hoặc mô não. Nó cũng có thể vỡ ra, tràn máu vào các mô xung quanh (gọi là xuất huyết não). Chứng phình động mạch bị vỡ có thể gây ra các vấn đề sức khỏe nghiêm trọng như đột quỵ xuất huyết, tổn thương não, hôn mê và thậm chí tử vong.
Một số chứng phình động mạch não, đặc biệt là những chứng rất nhỏ, không chảy máu hoặc gây ra các vấn đề khác. Những loại phình động mạch này thường được phát hiện tình cờ khi chụp CT scan hoặc MRI sọ não. Chứng phình động mạch não có thể xảy ra ở bất cứ đâu trong não, nhưng hầu hết hình thành ở các động mạch chính dọc theo đáy hộp sọ. Tất cả các chứng phình động mạch não đều có khả năng bị vỡ và gây chảy máu trong não hoặc khu vực xung quanh.
Triệu chứng của phình động mạch não.
Triệu Chứng phình động mạch chưa vỡ:
Hầu hết chứng phình động mạch não không biểu hiện triệu chứng cho đến khi chúng trở nên rất lớn hoặc bị vỡ. Chứng phình động mạch nhỏ không thay đổi thường sẽ không tạo ra các triệu chứng.Chứng phình động mạch lớn hơn đang phát triển đều đặn có thể đè lên các mô và dây thần kinh gây ra:
- Đau trên và sau mắt
- Tê tái
- Yếu chi
- Liệt một bên mặt
- Tăng nhãn áp
- Thay đổi tầm nhìn hoặc nhìn đôi.
Phình động mạch bị vỡ.
Khi phình động mạch bị vỡ , người ta luôn cảm thấy đau đầu đột ngột và cực kỳ dữ dội (ví dụ: cơn đau đầu tồi tệ nhất trong đời) và cũng có thể phát triển:
- Nhìn đôi
- Buồn nôn
- Nôn mửa
- Cứng cổ
- Nhạy cảm với ánh sáng
- Co giật
- Mất ý thức (điều này có thể xảy ra trong thời gian ngắn hoặc có thể kéo dài)
- Ngừng Tim
Rò rỉ túi phình động mạch não
Đôi khi phình động mạch có thể rò rỉ một lượng máu nhỏ vào não (được gọi là chảy máu trọng điểm). đau đầu cảnh báo có thể do chứng phình động mạch bị rò rỉ rất nhỏ, vài ngày hoặc vài tuần trước khi bị vỡ đáng kể. Tuy nhiên, chỉ một số ít cá nhân bị đau đầu trước khi vỡ.
Nếu bạn bị đau đầu dữ dội, đột ngột, đặc biệt là khi nó kết hợp với bất kỳ triệu chứng nào khác kể trên bạn nên Đi khám ngay lập tức.
Phân loại phình động mạch não
Phân loại phình động mạch não theo hình dạng
Có ba loại phình động mạch não :
- Túi phình động mạch ( Saccular Saccular aneurysm). Phình mạch dạng túi là một túi tròn chứa máu, được gắn vào động mạch chính hoặc một trong các nhánh của nó. Còn được gọi là chứng phình động mạch dạng quả mọng (vì nó giống quả mọng treo trên cây nho), đây là dạng phình động mạch não phổ biến nhất. Nó thường được tìm thấy trên các động mạch ở đáy não. Túi phình động mạch xảy ra thường xuyên nhất ở người lớn.
- Chứng phình động mạch Fusiform ( Fusiform aneurysm). Phình phình động mạch hình thoi phình to hoặc phình ra ở tất cả các phía của động mạch.
- Chứng phình động mạch do nấm ( Mycotic aneurysm). Chứng phình động mạch do nấm xảy ra do nhiễm trùng đôi khi có thể ảnh hưởng đến các động mạch trong não. Nhiễm trùng làm suy yếu thành động mạch, khiến hình thành phình động mạch.
Phân loại phình động mạch não theo kích thước túi phình
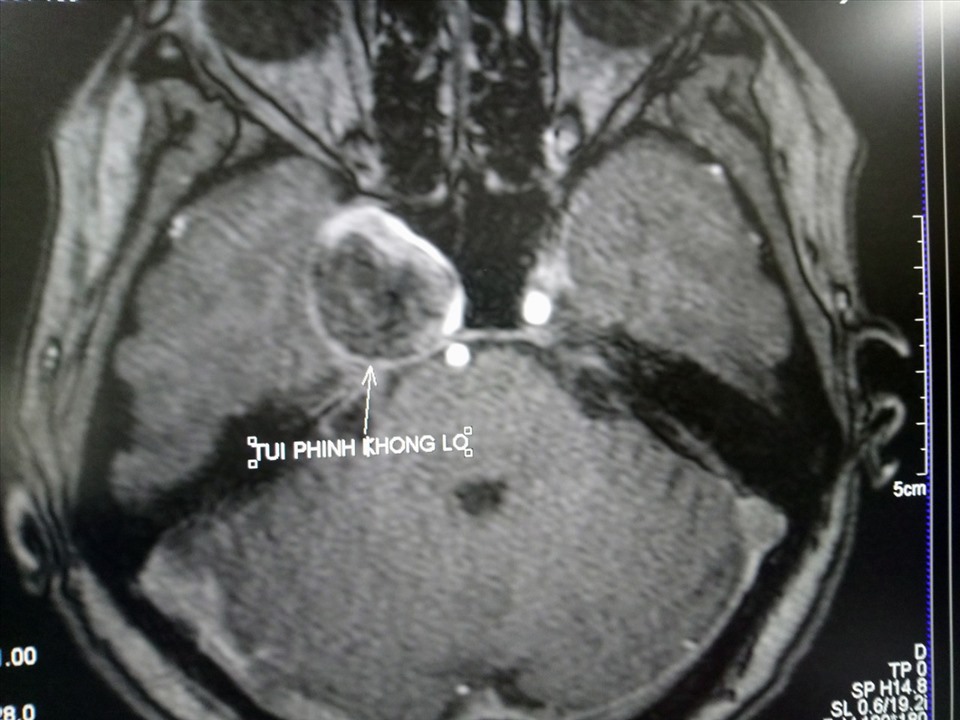
- Chứng phình động mạch cũng được phân loại theo kích thước: nhỏ, lớn và khổng lồ.
- Chứng phình động mạch nhỏ có đường kính dưới 11 mm.
- Chứng phình động mạch lớn có kích thước từ 11 đến 25 mm.
- Chứng phình động mạch khổng lồ có đường kính lớn hơn 25 mm.
Ai có nhiều khả năng bị phình động mạch não?
Chứng phình động mạch não hình thành khi thành động mạch trong não trở nên mỏng và yếu đi. Chứng phình động mạch thường hình thành tại các điểm nhánh trong động mạch vì những phần này là yếu nhất. Đôi khi, chứng phình động mạch não có thể xuất hiện từ khi sinh ra, thường là do bất thường ở thành động mạch.
Chứng phình động mạch não có thể xảy ra ở bất kỳ ai và ở mọi lứa tuổi. Chúng phổ biến nhất ở người lớn trong độ tuổi từ 30 đến 60 và phổ biến ở phụ nữ hơn nam giới. Những người mắc một số rối loạn di truyền cũng có nguy cơ mắc bệnh cao hơn.
Các yếu tố nguy cơ phát triển phình động mạch
Đôi khi chứng phình động mạch não là kết quả của các yếu tố nguy cơ di truyền, bao gồm:
- Rối loạn mô liên kết di truyền làm suy yếu thành động mạch.
- Bệnh thận đa nang.
- Dị dạng mạch máu não
- Tiền sử phình động mạch ở thành viên gia đình cấp độ một (con, anh chị em hoặc cha mẹ)
Các yếu tố rủi ro khác phát triển theo thời gian và bao gồm:
- huyết áp cao không được điều trị
- hút thuốc lá
- lạm dụng ma túy, đặc biệt là cocaine hoặc amphetamine, làm tăng huyết áp đến mức nguy hiểm. Lạm dụng thuốc tiêm tĩnh mạch là nguyên nhân gây phình động mạch nhiễm trùng
- tuổi trên 40
- Các yếu tố rủi ro ít phổ biến hơn bao gồm:
- chấn thương đầu
- u não
- nhiễm trùng trong thành động mạch (phình động mạch mycotic)
- Ngoài ra, huyết áp cao, hút thuốc lá, tiểu đường và cholesterol cao khiến người ta có nguy cơ bị xơ vữa động mạch (một bệnh về mạch máu trong đó chất béo tích tụ bên trong thành động mạch), có thể làm tăng nguy cơ phát triển chứng phình động mạch hình thoi.
Các yếu tố nguy cơ khiến phình động mạch bị vỡ
Không phải tất cả các chứng phình động mạch sẽ vỡ. Các đặc điểm của chứng phình động mạch như kích thước, vị trí và sự phát triển trong quá trình đánh giá theo dõi có thể ảnh hưởng đến nguy cơ vỡ phình động mạch. Ngoài ra, các điều kiện y tế có thể ảnh hưởng đến vỡ phình động mạch.
Các yếu tố rủi ro bao gồm:
- Hút thuốc có liên quan đến cả sự phát triển và vỡ phình động mạch não. Hút thuốc thậm chí có thể gây ra nhiều chứng phình động mạch hình thành trong não.
- Huyết áp cao làm tổn thương và làm suy yếu các động mạch, khiến chúng dễ hình thành và vỡ hơn.
- Các chứng phình động mạch lớn nhất là những chứng có nhiều khả năng bị vỡ nhất ở một người trước đây không có triệu chứng.
- Vị trí , Chứng phình động mạch nằm trên động mạch thông sau và có thể ở động mạch thông trước có nguy cơ vỡ cao hơn so với những chỗ khác trong não.
- Tăng trưởng Chứng phình động mạch phát triển, ngay cả khi chúng nhỏ, có nguy cơ vỡ cao hơn.
- Tiền sử gia đình bị vỡ phình mạch cho thấy nguy cơ vỡ phình mạch cao hơn được phát hiện ở các thành viên trong gia đình.
- Nguy cơ lớn nhất xảy ra ở những người có nhiều chứng phình động mạch đã từng bị vỡ hoặc chảy máu trọng điểm trước đó.
Xen thêm: Hình ảnh CT, MRI các loại phù não đầy đủ, chi tiết nhất
Chứng phình động mạch não được chẩn đoán và điều trị như thế nào?
Chẩn đoán chứng phình động mạch não
Hầu hết các chứng phình động mạch não không được chú ý cho đến khi chúng bị vỡ hoặc được phát hiện trong quá trình kiểm tra chụp CT hoặc MR não vì một bệnh lý khác.
Nếu bạn bị đau đầu dữ dội hoặc có bất kỳ triệu chứng nào khác liên quan đến chứng phình động mạch bị vỡ, bác sĩ sẽ yêu cầu xét nghiệm để xác định xem máu có rò rỉ vào khoảng trống giữa xương sọ và não hay không.
Hiện có một số xét nghiệm để chẩn đoán chứng phình động mạch não và xác định phương pháp điều trị tốt nhất. Bao gồm các:
- Chụp cắt lớp vi tính (CT) . Đây thường là xét nghiệm đầu tiên mà bác sĩ sẽ yêu cầu để xác định xem có bị xuất huyết não hay không. Khi phát hiện có xuất huyết trong nhu mô não và xuất huyết dưới màng nhện, CTA ( CT sọ não có bơm thuốc cản quang) cho phép xác định vị trí, số lượng, kích thước của túi phình
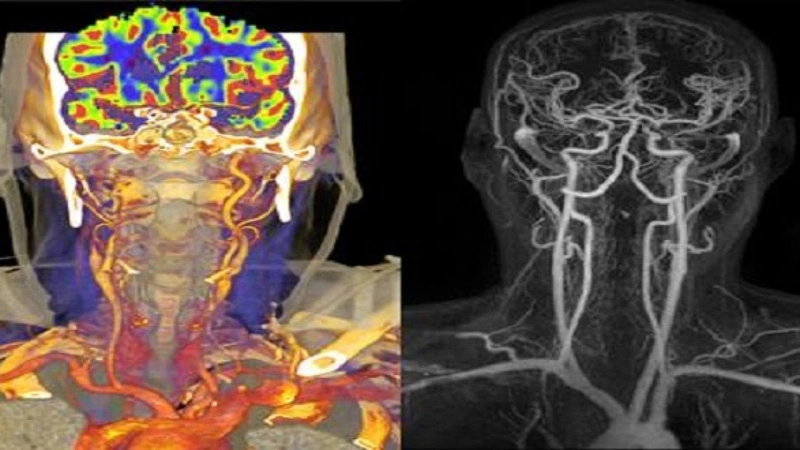
- Chụp cộng hưởng từ (MRI) với chuỗi xung MRA ( tái tạo mạch máu não 3D) cho phép xác định vị trí, kích thước của túi phình.
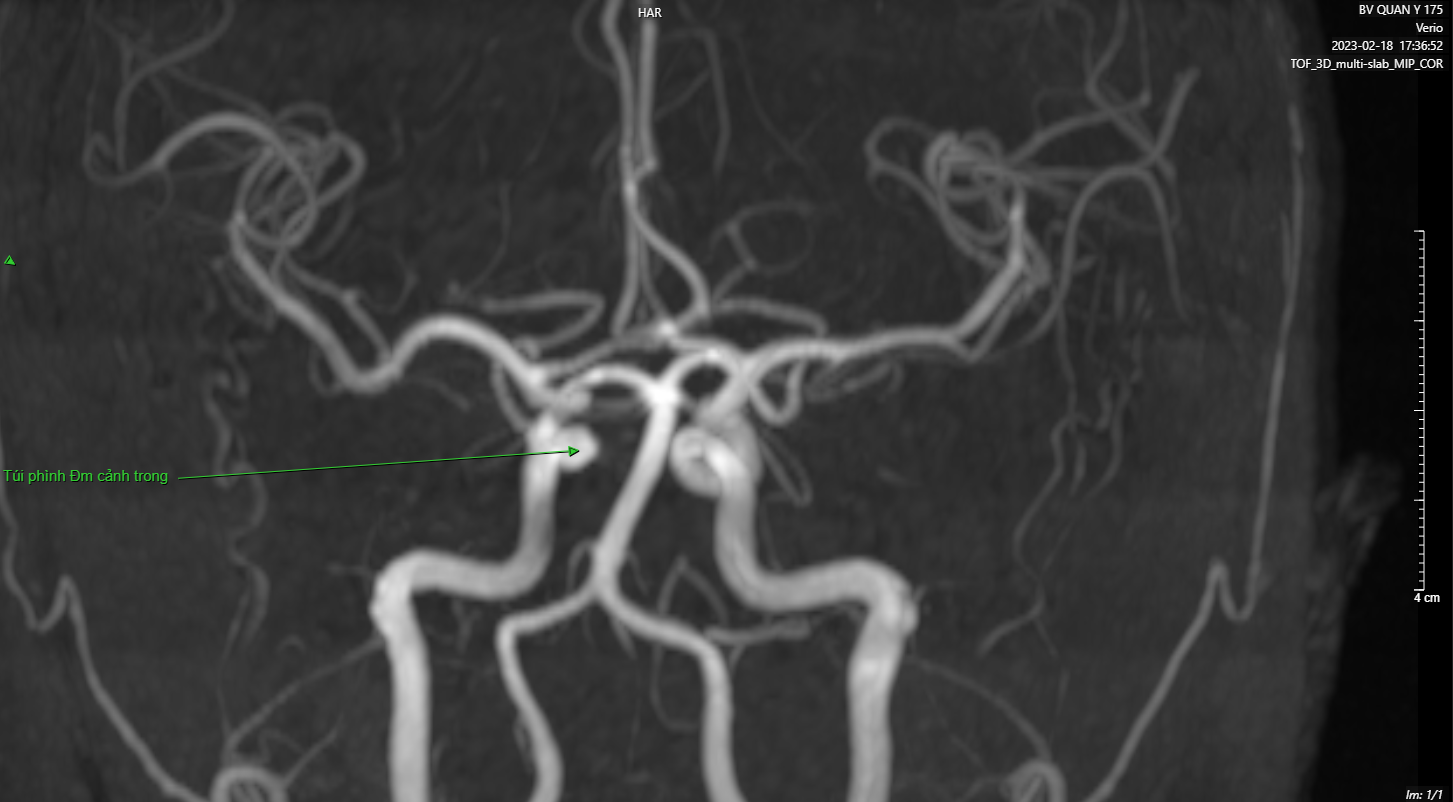
Hình ảnh phình động mạch cảnh trong phải khi chụp MRI sọ não với chuỗi xung MRA
- Chụp động mạch não số hóa xóa nền DSA( Digital Subtraction Angiography) là phương pháp vừa chẩn đoán chính xác, tiêu chuẩn vàng để chẩn đoán phình động mạch não, đồng thời cũng là phương pháp điều trị tốt nhất hiện nay, sau khi xác định vị trí túi phình, bác sĩ sẽ làm tắc túi phình bằng vật liệu nhân tạo.
- Phân tích dịch não tủy (CSF) nhằm phát hiện hồng cầu hiện diện trong dịch não tủy
Biến chứng của vỡ phình động mạch não
Chứng phình động mạch có thể vỡ và chảy máu vào khoảng trống giữa hộp sọ và não (xuất huyết dưới nhện) và đôi khi vào mô não (xuất huyết trong não). Đây là những dạng đột quỵ được gọi là đột quỵ xuất huyết. Chảy máu vào não có thể gây ra nhiều triệu chứng, từ đau đầu nhẹ đến tổn thương não vĩnh viễn hoặc thậm chí tử vong.
Sau khi phình động mạch bị vỡ, nó có thể gây ra các biến chứng nghiêm trọng như:
- Tái xuất huyết Một khi nó đã bị vỡ, phình động mạch có thể bị vỡ lại trước khi được điều trị, dẫn đến chảy máu nhiều hơn vào não và gây ra nhiều tổn thương hơn hoặc tử vong.
- Thay đổi mức natri Chảy máu trong não có thể phá vỡ sự cân bằng natri trong nguồn cung cấp máu và gây sưng tấy các tế bào não. Điều này có thể dẫn đến tổn thương não vĩnh viễn.
- Não úng thủy Xuất huyết dưới nhện có thể gây não úng thủy. Não úng thủy là tình trạng tích tụ quá nhiều dịch não tủy trong não, gây ra áp lực có thể dẫn đến tổn thương não vĩnh viễn hoặc tử vong. Não úng thủy xảy ra thường xuyên sau xuất huyết dưới màng nhện vì máu cản trở dòng chảy bình thường của dịch não tủy. Nếu không được điều trị, áp lực bên trong đầu tăng lên có thể gây hôn mê hoặc tử vong.
- Co thắt mạch máu . Điều này xảy ra thường xuyên sau xuất huyết dưới nhện khi chảy máu khiến các động mạch trong não co lại và hạn chế lưu lượng máu đến các vùng quan trọng của não. Điều này có thể gây ra đột quỵ do thiếu lưu lượng máu đến các bộ phận của não.
Điều trị phình động mạch não.
Không phải tất cả các chứng phình động mạch não đều cần điều trị. Một số phình động mạch rất nhỏ chưa vỡ không liên quan đến bất kỳ yếu tố nào cho thấy nguy cơ vỡ cao hơn có thể được để yên một cách an toàn và được theo dõi bằng MRA hoặc CTA để phát hiện bất kỳ sự phát triển nào. Điều quan trọng là phải tích cực điều trị bất kỳ vấn đề y tế nào cùng tồn tại và các yếu tố rủi ro.
Các phương pháp điều trị chứng phình động mạch não chưa vỡ chưa có triệu chứng có một số biến chứng nghiêm trọng tiềm ẩn và cần được cân nhắc cẩn thận với nguy cơ vỡ dự đoán.
Bác sĩ sẽ xem xét nhiều yếu tố khi xác định lựa chọn tốt nhất để điều trị chứng phình động mạch chưa vỡ, bao gồm:
- loại, kích thước và vị trí của chứng phình động mạch
- nguy cơ vỡ
- tuổi tác và sức khỏe của người đó
- lịch sử y tế cá nhân và gia đình
- nguy cơ điều trị.
- Các cá nhân cũng nên thực hiện các bước sau để giảm nguy cơ vỡ phình động mạch:
- cẩn thận kiểm soát huyết áp
- bỏ thuốc lá
- tránh sử dụng cocaine hoặc các loại thuốc kích thích khác.
- Phẫu thuật, điều trị nội mạch hoặc các liệu pháp khác thường được khuyến nghị để kiểm soát các triệu chứng và ngăn ngừa tổn thương do phình mạch chưa vỡ và vỡ.
Phẫu thuật loại bỏ túi phình động mạch não.
Có một số lựa chọn phẫu thuật để điều trị chứng phình động mạch não. Các thủ thuật này có một số rủi ro như có thể gây tổn thương cho các mạch máu khác, khả năng tái phát phình động mạch và chảy máu lại, và nguy cơ đột quỵ.
Cắt vi mạch :Phương pháp này liên quan đến việc cắt đứt dòng máu đến phình động mạch và yêu cầu phẫu thuật não mở. Bác sĩ sẽ xác định vị trí các mạch máu nuôi phình động mạch và đặt một chiếc kẹp nhỏ, bằng kim loại, cổ của túi phình động mạch để ngăn chặn nguồn cung cấp máu cho nó. Clipping đã được chứng minh là có hiệu quả cao, tùy thuộc vào vị trí, kích thước và hình dạng của chứng phình động mạch. Nói chung, chứng phình động mạch được cắt hoàn toàn không tái phát.
Điều trị nội mạch nút túi phình động mạch não.
Thuyên tắc cuộn coil bạch kim. Thủ tục này là một thủ tục ít xâm lấn hơn so với phẫu thuật cắt vi mạch. Bác sĩ sẽ luồn một ống nhựa rỗng (ống thông) vào động mạch, thường là ở bẹn, và luồn qua cơ thể đến chỗ phình động mạch não. Sử dụng một sợi dây, bác sĩ sẽ luồn các cuộn dây có thể tháo rời (các vòng xoắn ốc nhỏ bằng dây bạch kim) qua ống thông và thả chúng vào chỗ phình động mạch. Các cuộn dây chặn chứng phình động mạch và làm giảm lưu lượng máu vào chứng phình động mạch. Quy trình này có thể cần được thực hiện nhiều lần trong suốt cuộc đời của người đó vì chứng phình động mạch được điều trị bằng phương pháp cuộn dây đôi khi có thể tái phát.
Thiết bị chuyển hướng dòng chảy. Các lựa chọn điều trị nội mạch khác bao gồm đặt một ống đỡ động mạch nhỏ (ống lưới linh hoạt) tương tự như ống đặt cho tắc nghẽn tim. Quy trình này được sử dụng để điều trị chứng phình động mạch rất lớn và những chứng không thể điều trị bằng phẫu thuật hoặc thuyên tắc bằng cuộn dây bạch kim.
Các phương pháp điều trị khác cho chứng phình động mạch não bị vỡ nhằm mục đích kiểm soát các triệu chứng và giảm các biến chứng. Những phương pháp điều trị này bao gồm:
- Thuốc chống co giật (thuốc chống co giật) có thể được sử dụng để ngăn ngừa co giật liên quan đến chứng phình động mạch bị vỡ.
- Thuốc chẹn kênh canxi có thể làm giảm nguy cơ đột quỵ do co thắt mạch máu.
- Một shunt dẫn dịch não tủy từ não đến các nơi khác trong cơ thể, có thể được phẫu thuật đưa vào não sau khi vỡ nếu sự tích tụ dịch não tủy (não úng thủy) gây áp lực có hại lên mô não xung quanh.
- Trị liệu phục hồi chức năng . Những người bị xuất huyết dưới nhện thường cần trị liệu về thể chất, ngôn ngữ và vận động để lấy lại chức năng đã mất và học cách đối phó với bất kỳ khuyết tật vĩnh viễn nào.
Trên đây là bài viết tổng quan về phình động mạch não. tuy Phình động mạch não có nhiều biến chứng nguy hiểm có thể gây tử vong hoặc di chứng nặng nhưng nếu tầm soát tốt và điều trị sớm khi túi phình chưa vỡ hoàn toàn có thể giúp bạn loại bỏ được căn bệnh nguy hiểm nào. Hãy đi khám khi có bất cứ dấu hiệu nào nghi ngờ kể trên. Để được hỗ trợ tư vấn và tầm soát bệnh, hãy liên hệ với Bác sĩ. Nguyễn Đức Tỉnh, hiện đang công tác tại Khoa Chẩn đoán Hình ảnh – Bệnh viện Quân đội 175, một chuyển gia trong lĩnh vực chẩn đoán và điều trị u tuyến giáp, u vú, ung thư tuyến giáp bằng phương pháp RFA.
Hiện nay, phòng khám của bác sĩ Nguyễn Đức Tỉnh hợp tác và hoạt động tại hai địa chỉ chính:
- TP. HCM: Bệnh viện Quân đội 175 – 786 Nguyễn Kiệm, Phường 3, Gò Vấp.
- Hà Nội: Bệnh viện Hồng Phát – 219 Lê Duẩn, Nguyễn Du, Hai Bà Trưng.
Thông tin liên hệ:
- Email: [email protected]
- Hotline/Zalo: 0976958582
- Website: https://nguyenductinh.com/