U vú lành tính là gì? Chẩn đoán, phân loại và cách xử trí đầy đủ nhất 2025
Khi đi khám sức khỏe định kỳ hoặc tự phát hiện khối bất thường ở ngực, nhiều chị em thường [...]
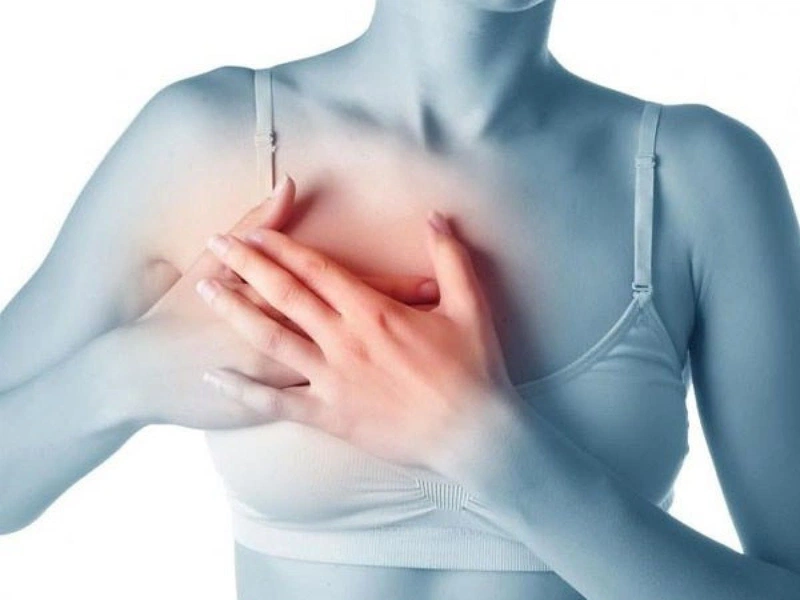
Khi đi khám sức khỏe định kỳ hoặc tự phát hiện khối bất thường ở ngực, nhiều chị em thường [...]
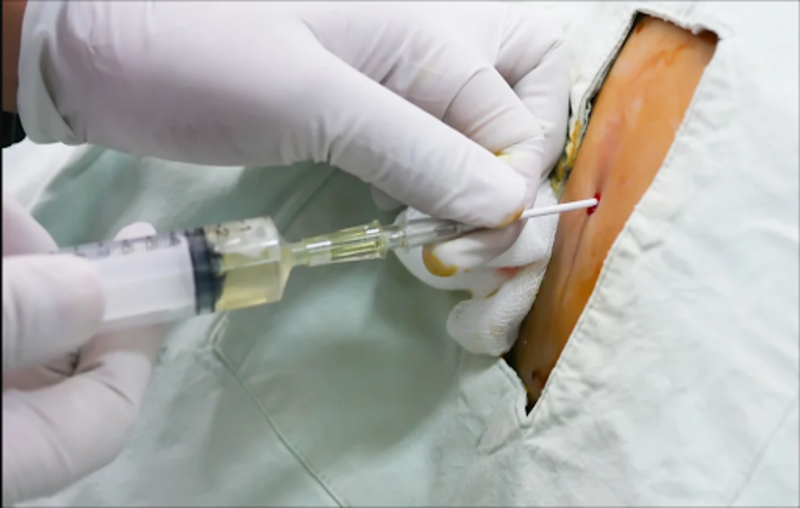
Chọc dịch màng bụng (paracentesis) là một thủ thuật y khoa thường được áp dụng trong chẩn đoán và điều [...]
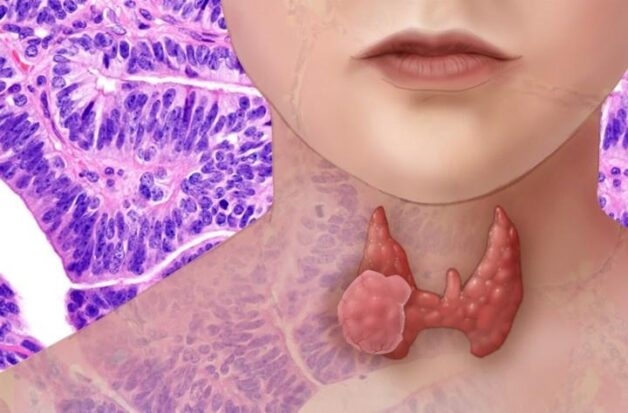
Trong những năm gần đây, các bệnh lý tuyến giáp ngày càng được quan tâm do tỷ lệ mắc đang [...]

U tuyến giáp là một trong những bệnh lý nội tiết thường gặp, ảnh hưởng trực tiếp đến sức khỏe [...]
U tuyến giáp là một trong những bệnh lý nội tiết thường gặp, ảnh hưởng đến chất lượng cuộc sống [...]
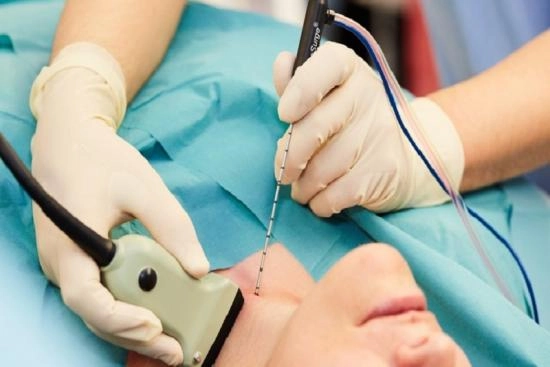
Xét nghiệm tế bào u tuyến giáp là phương pháp chẩn đoán quan trọng giúp bác sĩ xác định bản [...]
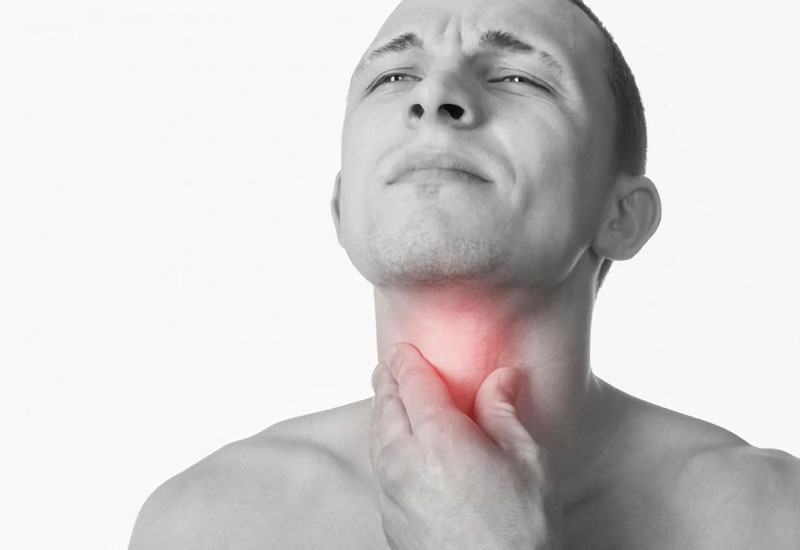
U tuyến giáp là tình trạng phổ biến nhưng thường phát triển âm thầm, khiến nhiều người chủ quan bỏ [...]
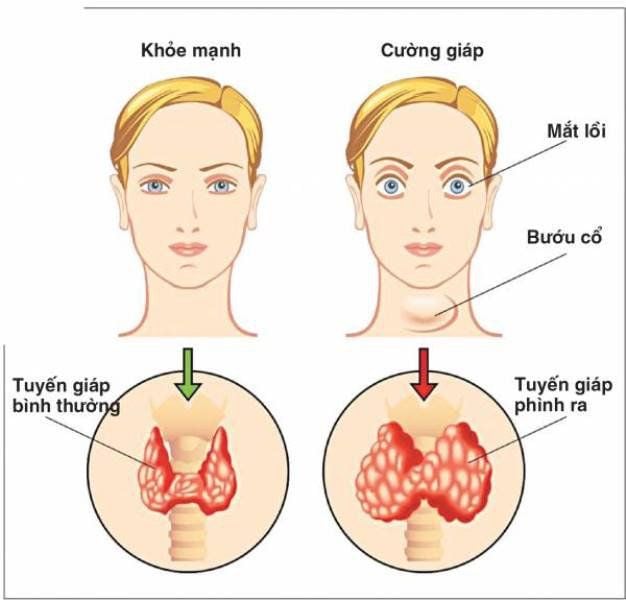
Tuyến giáp, một tuyến nội tiết quan trọng nằm ở cổ, có vai trò thiết yếu trong việc điều hòa [...]
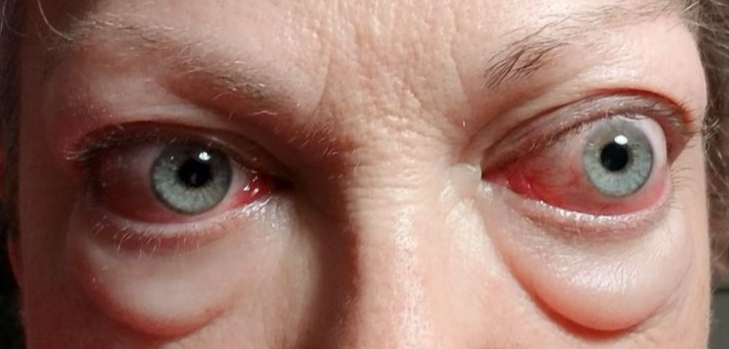
Khi phát hiện mình có u tuyến giáp, một trong những câu hỏi phổ biến và đáng lo ngại nhất [...]
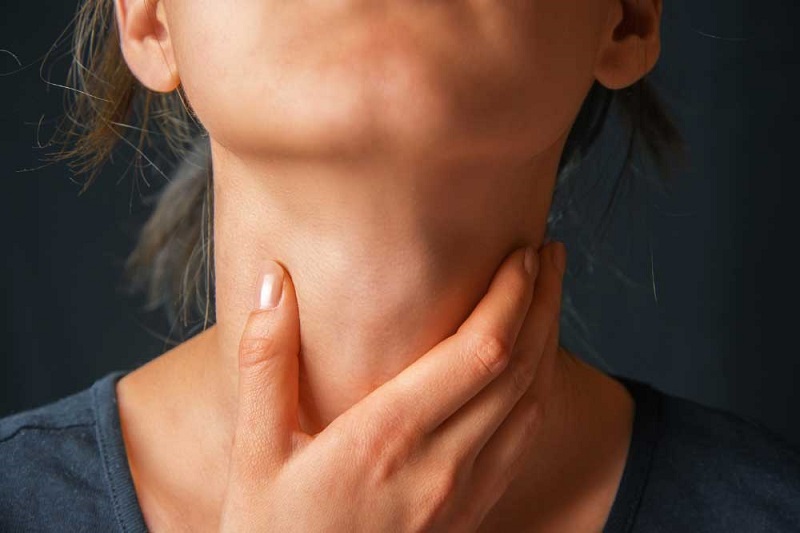
Trong các bệnh lý nội tiết, u tuyến giáp là một trong những tình trạng phổ biến, đặc biệt ở [...]