U nang tuyến giáp là một dạng tổn thương thường gặp, đặc biệt ở nữ giới sau tuổi 30. Phần lớn các trường hợp lành tính và không cần can thiệp, nhưng cũng có những trường hợp nang phát triển lớn, gây chèn ép hoặc tiềm ẩn nguy cơ ác tính. Chính vì vậy, việc chữa bệnh u nang tuyến giáp cần dựa trên đánh giá kỹ lưỡng về kích thước, cấu trúc và triệu chứng lâm sàng. Bài viết dưới đây, với sự tham khảo từ các khuyến cáo chuyên môn của Hội Tuyến giáp Hoa Kỳ (ATA), sẽ giúp bạn hiểu rõ các phương pháp điều trị hiệu quả, an toàn và cập nhật nhất hiện nay.
U Nang Tuyến Giáp Là Gì?
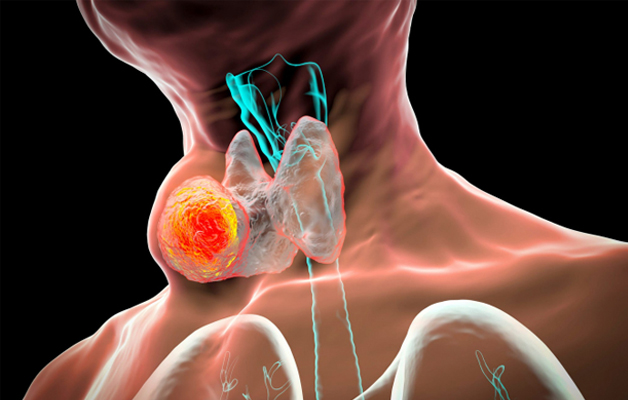
Tuyến giáp là một tuyến nội tiết quan trọng nằm ở vùng cổ, có vai trò sản xuất hormone thyroxin (T4) và triiodothyronin (T3), giúp điều hòa quá trình trao đổi chất, tăng trưởng và phát triển của cơ thể. U nang tuyến giáp là một dạng tổn thương trong tuyến giáp, được định nghĩa là một khoang chứa dịch hoặc chất keo, thường được phát hiện qua siêu âm hoặc khám lâm sàng.
Dựa trên nghiên cứu khoa học, u nang tuyến giáp được phân loại thành các nhóm chính:
-
U nang đơn thuần: Chỉ chứa dịch trong suốt, thường lành tính và ít gây triệu chứng.
-
U nang phức tạp: Có vách ngăn, thành phần đặc hoặc mô rắn bên trong, cần được theo dõi chặt chẽ do nguy cơ ác tính cao hơn.
-
U nang xuất huyết: Xảy ra khi có chảy máu trong nang, thường gây đau hoặc sưng đột ngột.
-
U nang thoái hóa: Hình thành từ sự thoái hóa của nhân tuyến giáp hoặc u tuyến giáp lành tính.
Theo Hiệp hội Nội tiết Hoa Kỳ ( ATA), khoảng 90-95% u nang tuyến giáp là u lành tính, nhưng 5-10% có thể liên quan đến ung thư tuyến giáp, đặc biệt là u nang phức tạp. Việc phân loại chính xác loại u nang là yếu tố quan trọng để định hướng phương pháp chữa bệnh u nang tuyến giáp phù hợp.
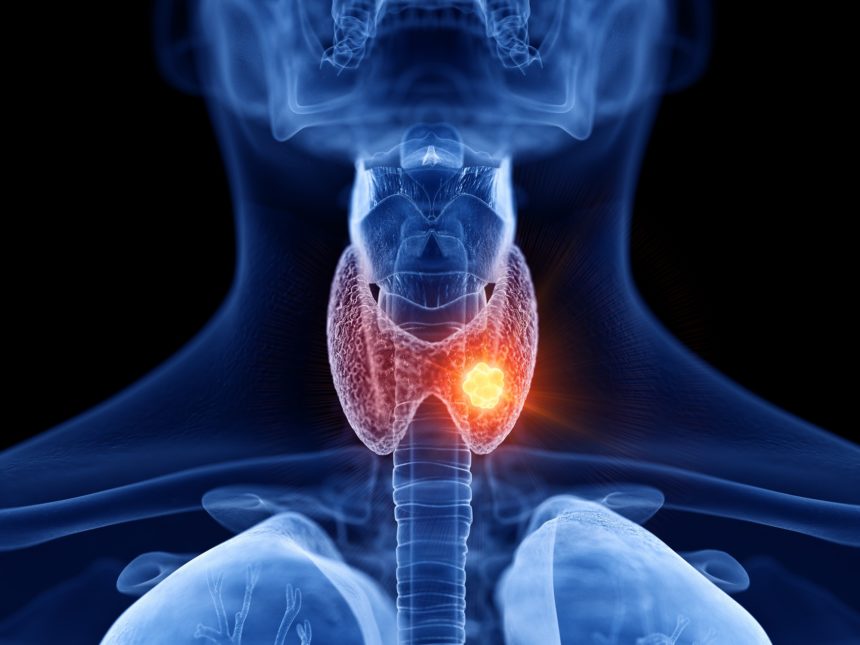
Nguyên Nhân Gây U Nang Tuyến Giáp
Mặc dù nguyên nhân chính xác của u nang tuyến giáp vẫn chưa được xác định đầy đủ, nhiều yếu tố nguy cơ đã được ghi nhận dựa trên các nghiên cứu khoa học và lâm sàng:
-
Thiếu i-ốt: Theo Liên đoàn Quốc tế về Bệnh lý Tuyến giáp (International Thyroid Federation – ITF), thiếu i-ốt trong chế độ ăn là một trong những nguyên nhân hàng đầu gây ra các bệnh lý tuyến giáp, bao gồm u nang. I-ốt là nguyên tố cần thiết để tổng hợp hormone tuyến giáp, và sự thiếu hụt kéo dài có thể dẫn đến sự hình thành các tổn thương nang.
-
Yếu tố di truyền: Tiền sử gia đình mắc các bệnh lý tuyến giáp, như bướu cổ, u nang hoặc ung thư tuyến giáp, làm tăng nguy cơ phát triển u nang. Một số đột biến gen, như gen BRAF hoặc RET, cũng có liên quan đến bệnh lý tuyến giáp.
-
Rối loạn nội tiết: Các tình trạng như suy giáp, cường giáp hoặc viêm tuyến giáp mãn tính (viêm tuyến giáp Hashimoto) có thể kích thích sự hình thành u nang.
-
Phơi nhiễm phóng xạ: Tiếp xúc với bức xạ, đặc biệt trong thời thơ ấu, là yếu tố nguy cơ quan trọng. Theo WHO, những người từng điều trị xạ trị vùng đầu cổ hoặc sống gần khu vực có sự cố phóng xạ (như Chernobyl) có nguy cơ cao hơn.
-
Giới tính và tuổi tác: Phụ nữ có nguy cơ mắc u nang tuyến giáp cao gấp 4 lần nam giới, và tỷ lệ mắc bệnh tăng theo tuổi, đặc biệt sau 40 tuổi.
-
Các yếu tố môi trường: Tiếp xúc với hóa chất độc hại, như perchlorate hoặc thiocyanate, có thể ảnh hưởng đến chức năng tuyến giáp, góp phần hình thành u nang.
Hiểu rõ các yếu tố nguy cơ giúp bác sĩ và bệnh nhân xây dựng kế hoạch phòng ngừa và chữa bệnh u nang tuyến giáp hiệu quả. Tham khảo ý kiến bác sĩ chuyên khoa nội tiết là cần thiết để đánh giá nguy cơ cá nhân và đưa ra các khuyến nghị phù hợp.
Triệu Chứng và Biến Chứng của U Nang Tuyến Giáp
Triệu chứng thường gặp
Hầu hết u nang tuyến giáp, đặc biệt là những nang nhỏ (dưới 1 cm), không gây triệu chứng rõ ràng và thường được phát hiện tình cờ qua siêu âm hoặc khám sức khỏe định kỳ. Tuy nhiên, khi u nang phát triển lớn hơn hoặc có biến chứng, bệnh nhân có thể gặp các dấu hiệu sau:
-
Khối u ở cổ: Một khối u có thể nhìn thấy hoặc sờ thấy ở vùng trước cổ, thường mềm, di động và không đau.
-
Khó nuốt hoặc khó thở: Do u nang chèn ép thực quản hoặc khí quản, đặc biệt khi kích thước nang lớn hơn 3 cm.
-
Thay đổi giọng nói: U nang lớn có thể ảnh hưởng đến dây thần kinh thanh quản, gây khàn giọng hoặc thay đổi âm sắc.
-
Đau hoặc tức vùng cổ: Thường gặp trong trường hợp u nang xuất huyết, nhiễm trùng hoặc tăng kích thước đột ngột.
-
Triệu chứng toàn thân: Trong một số trường hợp, u nang liên quan đến rối loạn chức năng tuyến giáp, dẫn đến các triệu chứng như mệt mỏi, tăng cân (suy giáp) hoặc hồi hộp, sụt cân (cường giáp).
Biến chứng tiềm ẩn
Dù phần lớn u nang tuyến giáp là lành tính, nếu không được theo dõi hoặc điều trị kịp thời, một số biến chứng nghiêm trọng có thể xảy ra:
-
Tăng kích thước nang: Gây chèn ép các cơ quan lân cận, như thực quản, khí quản hoặc dây thần kinh, dẫn đến khó chịu và ảnh hưởng chất lượng cuộc sống.
-
Nhiễm trùng nang: U nang có thể bị viêm hoặc nhiễm trùng, gây sưng, đỏ, đau và sốt.
-
Chuyển dạng ác tính: Theo Hiệp hội Ung thư Hoa Kỳ (American Cancer Society), khoảng 5-10% u nang tuyến giáp có thể chứa thành phần ung thư, đặc biệt là u nang phức tạp hoặc có đặc điểm bất thường trên siêu âm.
-
Rối loạn chức năng tuyến giáp: U nang lớn có thể làm suy giảm hoặc tăng sản xuất hormone tuyến giáp, gây suy giáp hoặc cường giáp.
-
Xuất huyết trong nang: Gây đau đột ngột và tăng kích thước nang, đôi khi cần can thiệp khẩn cấp.
Việc nhận biết sớm các triệu chứng và biến chứng là yếu tố then chốt để chữa bệnh u nang tuyến giáp thành công. Nếu bạn nhận thấy bất kỳ dấu hiệu bất thường nào, như khối u ở cổ hoặc khó nuốt, hãy tham khảo ý kiến bác sĩ ngay lập tức để được đánh giá và điều trị kịp thời.

Chẩn Đoán U Nang Tuyến Giáp
Chẩn đoán u nang tuyến giáp đòi hỏi sự kết hợp của nhiều phương pháp để đảm bảo tính chính xác, khách quan và toàn diện. Các phương pháp chẩn đoán phổ biến bao gồm:
-
Khám lâm sàng: Bác sĩ sẽ sờ nắn vùng cổ để đánh giá kích thước, độ cứng và tính di động của khối u. Tiền sử cá nhân và gia đình cũng được khai thác để xác định yếu tố nguy cơ.
-
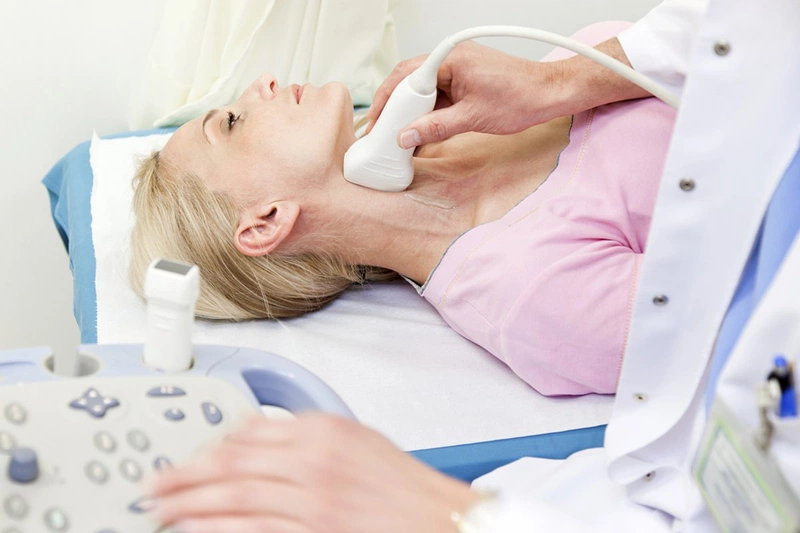
Siêu âm tuyến giáp: Là phương pháp hình ảnh không xâm lấn, được coi là tiêu chuẩn vàng trong chẩn đoán u nang tuyến giáp. Siêu âm giúp xác định kích thước và vị trí nang, đặc điểm nang (đơn thuần, phức tạp, xuất huyết), và các dấu hiệu nghi ngờ ác tính, như vi vôi hóa, bờ không đều hoặc tăng sinh mạch máu. Theo hướng dẫn của ATA, siêu âm nên được thực hiện định kỳ để theo dõi sự tiến triển của u nang.
-
Sinh thiết chọc hút tế bào bằng kim nhỏ (FNA): FNA được thực hiện khi khôi u nang tuyến giáp có kích thước lớn (>1 cm) hoặc có đặc điểm nghi ngờ ác tính trên siêu âm. Phương pháp này sử dụng kim nhỏ để lấy mẫu tế bào từ u nang, sau đó phân tích dưới kính hiển vi để xác định tính chất lành tính hay ác tính.
-
Xét nghiệm máu: Đo nồng độ hormone tuyến giáp (TSH, T3, T4) để đánh giá chức năng tuyến giáp. Các dấu ấn ung thư, như calcitonin (liên quan đến ung thư tuyến giáp thể tủy) hoặc thyroglobulin, cũng có thể được kiểm tra.
-
Chụp cắt lớp vi tính (CT) hoặc cộng hưởng từ (MRI): Được sử dụng trong trường hợp u nang lớn, gây chèn ép hoặc nghi ngờ xâm lấn các cơ quan lân cận.
-
Xạ hình tuyến giáp: Sử dụng i-ốt phóng xạ hoặc technetium để đánh giá hoạt động của tuyến giáp, thường áp dụng khi nghi ngờ u nang liên quan đến cường giáp.
Quá trình chẩn đoán cần được thực hiện bởi bác sĩ chuyên khoa nội tiết hoặc ngoại tuyến giáp, sử dụng các thiết bị y tế hiện đại để đảm bảo kết quả chính xác. Chẩn đoán sớm và đúng là nền tảng cho việc chữa bệnh u nang tuyến giáp hiệu quả, giúp giảm nguy cơ biến chứng và cải thiện tiên lượng.

Phương Pháp Chữa Bệnh U Nang Tuyến Giáp
Việc điều trị u nang tuyến giáp phụ thuộc vào nhiều yếu tố, bao gồm kích thước nang, đặc điểm trên siêu âm, triệu chứng lâm sàng, nguy cơ ác tính và mong muốn của bệnh nhân. Dựa trên hướng dẫn y tế mới nhất từ ATA và ITF, các phương pháp điều trị bao gồm:
Theo dõi định kỳ
Đối với u nang tuyến giáp nhỏ (<1 cm), lành tính (xác định qua sinh thiết hoặc siêu âm) và không gây triệu chứng, Hiệp hội Nội tiết Hoa Kỳ (ATA, 2023) khuyến nghị theo dõi tích cực bằng siêu âm định kỳ 6-12 tháng/lần. Phương pháp này phù hợp với các nang đơn thuần, không có dấu hiệu chèn ép hoặc đặc điểm nghi ngờ ác tính. Theo dõi định kỳ giúp phát hiện sớm sự thay đổi về kích thước hoặc cấu trúc của nang, đồng thời tránh các can thiệp không cần thiết. Theo ATA, khoảng 60-80% u nang tuyến giáp có thể ổn định hoặc tự thu nhỏ theo thời gian mà không cần điều trị xâm lấn. Phương pháp này đặc biệt hiệu quả cho bệnh nhân có nguy cơ thấp, không gặp khó chịu và muốn tránh các thủ thuật y tế.
Chọc hút dịch nang
Chọc hút dịch nang là một thủ thuật ít xâm lấn, sử dụng kim nhỏ để hút dịch trong u nang tuyến giáp, thường được thực hiện dưới hướng dẫn siêu âm để đảm bảo độ chính xác. Theo Tạp chí Nội tiết Lâm sàng (Journal of Clinical Endocrinology & Metabolism, 2022), phương pháp này giúp giảm kích thước nang nhanh chóng, cải thiện triệu chứng chèn ép như khó nuốt hoặc khó thở. Tuy nhiên, tỷ lệ tái phát sau chọc hút khá cao, khoảng 50-70%, đặc biệt với u nang phức tạp hoặc xuất huyết. Thủ thuật này được chỉ định cho u nang tuyến giáp lớn (>3 cm) hoặc gây triệu chứng rõ ràng. Quá trình thực hiện cần được tiến hành bởi bác sĩ chuyên khoa có kinh nghiệm để giảm nguy cơ biến chứng, như nhiễm trùng hoặc tổn thương mô lân cận.
Tiêm cồn (Ethanol ablation)
Tiêm cồn ethanol 95% vào u nang, thường sau khi hút dịch, là một phương pháp ít xâm lấn nhằm làm xơ hóa và thu nhỏ nang. Theo nghiên cứu được công bố trên Thyroid Journal (2023), phương pháp này có tỷ lệ thành công 80-90% trong việc giảm kích thước u nang lành tính, với tỷ lệ tái phát thấp hơn so với chọc hút đơn thuần. Tiêm cồn đặc biệt hiệu quả cho u nang tái phát hoặc không đáp ứng với các phương pháp khác. Tuy nhiên, thủ thuật có thể gây đau nhẹ hoặc khó chịu tạm thời, và cần được thực hiện bởi bác sĩ có kỹ thuật cao để tránh tổn thương dây thần kinh thanh quản hoặc mô xung quanh. Phương pháp này được chỉ định cho u nang tuyến giáp lành tính, không nghi ngờ ác tính, và ngày càng phổ biến tại các cơ sở y Carney tiên tiến ở Việt Nam và trên thế giới.
Điều trị nội khoa
Liệu pháp nội khoa được áp dụng trong một số trường hợp cụ thể, tùy thuộc vào tình trạng tuyến giáp và sức khỏe tổng quát của bệnh nhân và phương pháp này cần được theo dõi chặt chẽ bởi bác sĩ chuyên khoa nội tiết để đảm bảo an toàn và hiệu quả.
-
Thuốc hormone tuyến giáp: Levothyroxine được sử dụng để ức chế hormone kích thích tuyến giáp (TSH), từ đó làm giảm kích thước u nang trong các trường hợp liên quan đến suy giáp hoặc bướu cổ. Tuy nhiên, hiệu quả của phương pháp này còn hạn chế, với chỉ khoảng 20-30% bệnh nhân đáp ứng tốt, theo ITF. Liều lượng cần được điều chỉnh dựa trên xét nghiệm máu định kỳ để tránh tác dụng phụ như rối loạn nhịp tim hoặc loãng xương.
-
Thuốc giảm viêm hoặc kháng sinh: Được chỉ định khi u nang bị nhiễm trùng hoặc viêm, giúp kiểm soát triệu chứng và ngăn ngừa biến chứng như áp-xe.
-
Thuốc điều chỉnh chức năng tuyến giáp: Trong trường hợp u nang liên quan đến cường giáp, các thuốc như methimazole hoặc propylthiouracil có thể được sử dụng để ổn định chức năng tuyến giáp trước khi xem xét các phương pháp can thiệp khác.
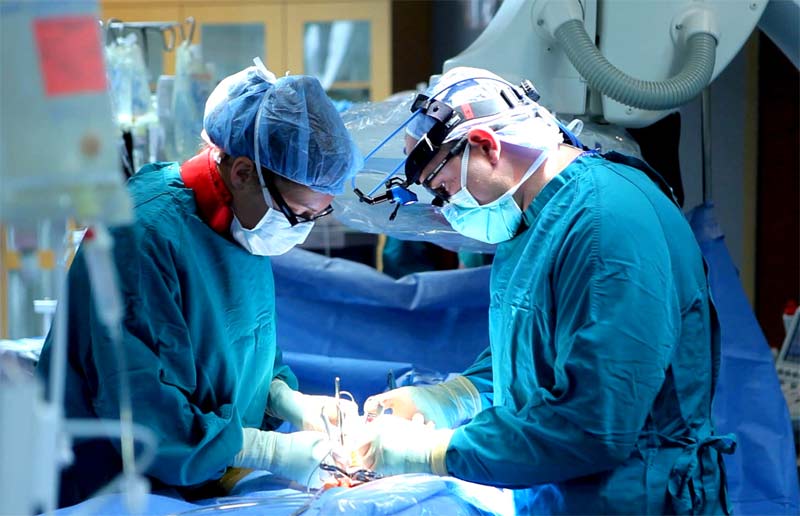
Phẫu thuật
Phẫu thuật là phương pháp chủ đạo cho các u nang tuyến giáp có nguy cơ ác tính cao, kích thước lớn hoặc gây chèn ép nghiêm trọng. Các loại phẫu thuật bao gồm:
-
Cắt một thùy tuyến giáp (Lobectomy): Áp dụng cho u nang khu trú trong một thùy, không có dấu hiệu xâm lấn hoặc di căn.
-
Cắt toàn bộ tuyến giáp (Thyroidectomy): Được chỉ định khi u nang lớn (>4 cm), nghi ngờ hoặc xác định ác tính qua sinh thiết (Bethesda III-VI), hoặc có dấu hiệu tổn thương ở cả hai thùy.
-
Nạo vét hạch cổ: Thực hiện khi có nghi ngờ di căn hạch bạch huyết ở vùng cổ trung tâm hoặc bên, đặc biệt trong các trường hợp ung thư tuyến giáp.
Theo Hiệp hội Ung thư Hoa Kỳ (ACS), phẫu thuật mang lại tỷ lệ kiểm soát bệnh cao, với tỷ lệ sống sót sau 5 năm đạt 95-98% trong trường hợp ung thư tuyến giáp thể nhú hoặc nang. Tuy nhiên, phẫu thuật có nguy cơ biến chứng, như tổn thương dây thần kinh thanh quản (gây khàn giọng) hoặc hạ canxi máu do tổn thương tuyến cận giáp, với tỷ lệ dưới 5% theo ATA. Bệnh nhân cắt toàn bộ tuyến giáp cần bổ sung levothyroxine suốt đời để thay thế hormone tuyến giáp. Thời gian hồi phục sau phẫu thuật thường từ 1-2 tuần, tùy thuộc vào loại phẫu thuật và tình trạng sức khỏe.
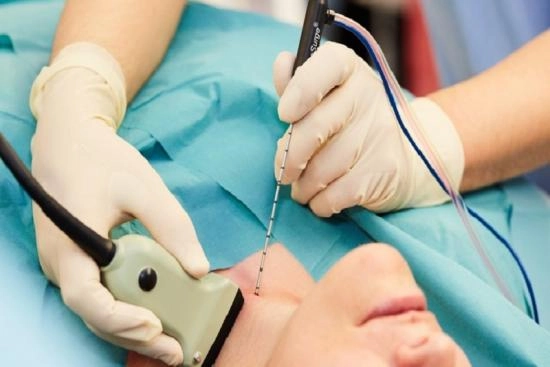
Đốt sóng cao tần (Radiofrequency ablation – RFA)
Đốt sóng cao tần (RFA) là một phương pháp tiên tiến, ít xâm lấn, sử dụng năng lượng sóng cao tần để tạo nhiệt và phá hủy mô u nang dưới hướng dẫn siêu âm. Theo hướng dẫn của ATA (2023), RFA phù hợp với u nang tuyến giáp lành tính (kết quả FNA là Bethesda II), kích thước từ 2-4 cm, hoặc u nang tái phát sau chọc hút/tiêm cồn. Phương pháp này có tỷ lệ thành công 85-90% trong việc giảm kích thước u nang, với nguy cơ biến chứng thấp (<1%), theo Thyroid Journal (2022). RFA đặc biệt phù hợp với bệnh nhân không muốn phẫu thuật hoặc có nguy cơ phẫu thuật cao. Tuy nhiên, phương pháp này không được khuyến nghị cho u nang nghi ngờ ác tính hoặc nằm gần các cấu trúc quan trọng như dây thần kinh thanh quản. RFA đang được áp dụng rộng rãi tại các trung tâm y tế lớn ở Việt Nam, như Bệnh viện Quân y 175 hoặc Bệnh viện Bạch Mai.
Điều trị I-ốt phóng xạ (I-131)
Điều trị i-ốt phóng xạ (I-131) được sử dụng chủ yếu sau phẫu thuật để tiêu diệt các tế bào tuyến giáp còn sót lại trong các trường hợp u nang xác định là ung thư tuyến giáp (thể nhú hoặc nang). Phương pháp này đặc biệt hiệu quả với ung thư tuyến giáp biệt hóa, đạt tỷ lệ thành công khoảng 90%, theo ATA. I-131 được hấp thụ bởi các tế bào tuyến giáp, phá hủy chúng mà không gây tổn hại đáng kể đến mô khác. Quá trình điều trị cần được thực hiện tại các cơ sở y tế chuyên khoa có phòng cách ly phóng xạ, với sự giám sát chặt chẽ để giảm thiểu tác dụng phụ như khô miệng, viêm tuyến nước bọt hoặc suy giáp. I-131 hiếm khi được sử dụng cho u nang đơn thuần lành tính.
Các phương pháp điều trị bổ trợ
Trong một số trường hợp hiếm gặp, khi u nang tuyến giáp tiến triển thành ung thư không đáp ứng với I-131 hoặc có dấu hiệu xâm lấn, các liệu pháp bổ trợ như thuốc ức chế kinase (sorafenib, lenvatinib) có thể được xem xét. Theo Hiệp hội Ung thư Lâm sàng Hoa Kỳ (ASCO), các thuốc này nhắm vào con đường tín hiệu của tế bào ung thư, làm chậm sự phát triển của khối u. Tuy nhiên, liệu pháp nhắm trúng đích chỉ được chỉ định cho ung thư tuyến giáp tiến triển và cần được đánh giá kỹ lưỡng bởi bác sĩ chuyên khoa ung bướu.
Ngoài ra, một số bệnh nhân lựa chọn các phương pháp hỗ trợ như châm cứu hoặc đông y để giảm triệu chứng hoặc cải thiện sức khỏe tổng thể. Tuy nhiên, hiệu quả của các phương pháp này chưa được chứng minh đầy đủ qua nghiên cứu khoa học và không nên thay thế các phương pháp y học hiện đại. Thay đổi lối sống, như duy trì chế độ ăn uống lành mạnh, kiểm soát stress và tập thể dục đều đặn, có thể hỗ trợ sức khỏe tuyến giáp, dù không trực tiếp điều trị u nang.
Mỗi phương pháp chữa bệnh u nang tuyến giáp có ưu và nhược điểm riêng. Quyết định điều trị cần được cá nhân hóa, dựa trên tình trạng sức khỏe, kết quả chẩn đoán, mong muốn của bệnh nhân và khuyến nghị của bác sĩ chuyên khoa. Sự phối hợp chặt chẽ giữa bệnh nhân và đội ngũ y tế là yếu tố then chốt để đạt được kết quả điều trị tối ưu.

Chữa Bệnh U Nang Tuyến Giáp Ở Đâu Uy Tín?
Việc lựa chọn cơ sở y tế uy tín để chẩn đoán và điều trị u nang tuyến giáp là yếu tố quan trọng để đảm bảo hiệu quả và an toàn. Tại Việt Nam, nhiều bệnh viện và phòng khám chuyên khoa nội tiết, ngoại tuyến giáp đã được trang bị công nghệ hiện đại và đội ngũ bác sĩ giàu kinh nghiệm để hỗ trợ bệnh nhân chữa bệnh u nang tuyến giáp. Dưới đây là một số tiêu chí và gợi ý để lựa chọn cơ sở y tế phù hợp:
| Cơ sở y tế | Địa chỉ | Điểm nổi bật | Phương pháp điều trị | Phản hồi |
|---|---|---|---|---|
| Phòng khám BS Nguyễn Đức Tỉnh | 925 Nguyễn Kiệm, Hạnh Thông, TP. HCM | BS có hơn 15 năm kinh nghiệm trong nội tiết, tư vấn cá nhân hóa, dịch vụ tận tâm | Siêu âm, FNA, chọc hút dịch, tiêm cồn, theo dõi định kỳ | Được đánh giá cao về chuyên môn, tận tình, minh bạch thông tin |
| Bệnh viện Nội tiết Trung ương | Số 80 Ngõ 82, Yên Lãng, Đống Đa, Hà Nội | Đầu ngành nội tiết, đội ngũ chuyên gia giỏi, trang thiết bị hiện đại | Siêu âm, FNA, RFA, phẫu thuật, I-131 | Uy tín, chuyên xử lý ca phức tạp, dịch vụ toàn diện |
| Bệnh viện Bạch Mai – Khoa Nội tiết | 78 Giải Phóng, Đống Đa, Hà Nội | BS giàu kinh nghiệm, áp dụng RFA và phẫu thuật tuyến giáp | Siêu âm, FNA, RFA, phẫu thuật, nội khoa | Chất lượng cao, tuân thủ tiêu chuẩn quốc tế, đông bệnh nhân |
| Bệnh viện Vinmec Times City | 458 Minh Khai, Hai Bà Trưng, Hà Nội | Công nghệ tiên tiến (RFA), BS đào tạo quốc tế, dịch vụ cao cấp | Siêu âm, RFA, tiêm cồn, phẫu thuật, nội khoa | Tiện nghi, chuyên nghiệp, phù hợp với bệnh nhân yêu cầu dịch vụ cao cấp |
| Bệnh viện Chợ Rẫy – Khoa Nội tiết | 201B Nguyễn Chí Thanh, Quận 5, TP.HCM | Bệnh viện lớn miền Nam, xử lý tốt ca phức tạp, nghi ngờ ác tính | Siêu âm, FNA, RFA, phẫu thuật, I-131 | Uy tín, chuyên môn cao, phù hợp với bệnh nhân khu vực phía Nam |
Lưu ý:
- Nên liên hệ trực tiếp để đặt lịch khám và xác nhận chi phí, bảo hiểm.
- Các cơ sở trên đều có đội ngũ bác sĩ chuyên khoa và trang thiết bị hiện đại, nhưng lựa chọn nên dựa trên vị trí địa lý, nhu cầu cá nhân, và tình trạng bệnh lý. Tham khảo ý kiến thứ hai nếu cần thiết, đặc biệt với các ca nghi ngờ ác tính.
Phòng Ngừa U Nang Tuyến Giáp
Trong nhiều trường hợp, u nang tuyến giáp có thể được phòng ngừa hoặc phát hiện sớm thông qua các biện pháp dựa trên bằng chứng khoa học, giúp giảm nguy cơ và hỗ trợ sức khỏe tuyến giáp. Dưới đây là các biện pháp phòng ngừa chính, dựa trên hướng dẫn từ Tổ chức Y tế Thế giới (WHO) và Hiệp hội Nội tiết Hoa Kỳ (ATA):
Tầm soát định kỳ
Tầm soát định kỳ bằng siêu âm tuyến giáp và xét nghiệm máu là phương pháp hiệu quả để phát hiện sớm u nang tuyến giáp, đặc biệt ở những người có nguy cơ cao, như phụ nữ trên 40 tuổi, người có tiền sử gia đình mắc bệnh tuyến giáp (u nang, bướu cổ, ung thư tuyến giáp), người từng tiếp xúc với bức xạ vùng đầu cổ hoặc sống ở khu vực thiếu i-ốt.
Theo ATA (2023), siêu âm định kỳ 1-2 năm/lần giúp phát hiện các tổn thương tuyến giáp trước khi chúng tiến triển hoặc gây triệu chứng. Tầm soát đặc biệt quan trọng với những người có hội chứng đa u tuyến nội tiết (MEN) hoặc đột biến gen RET, vì những đối tượng này có nguy cơ cao phát triển ung thư tuyến giáp.
Chế độ dinh dưỡng cân bằng
Chế độ ăn uống cung cấp đủ i-ốt (150-250 µg/ngày) nhưng không dư thừa giúp duy trì chức năng tuyến giáp khỏe mạnh và giảm nguy cơ phát triển u nang tuyến giáp. Theo WHO (2024), thiếu i-ốt là một yếu tố nguy cơ chính, trong khi dư i-ốt cũng có thể gây rối loạn tuyến giáp. Các thực phẩm giàu i-ốt bao gồm: hải sản (tôm, cá biển, sò), rong biển, tảo bẹ, muối i-ốt hóa, sữa và các sản phẩm từ sữa.
Ngoài ra, bổ sung thực phẩm giàu selen (hạt óc chó, cá hồi, trứng), kẽm (hàu, thịt bò, hạt bí) và chất chống oxy hóa (rau xanh, trái cây như việt quất, cam) giúp tăng cường sức khỏe tuyến giáp. Hạn chế tiêu thụ quá nhiều thực phẩm gây bướu cổ (goitrogen), như cải bắp, súp lơ, đậu nành, đặc biệt khi ăn sống, vì chúng có thể cản trở hấp thụ i-ốt.
Tránh tiếp xúc bức xạ
Tiếp xúc với tia xạ ion hóa, đặc biệt ở vùng đầu cổ trong thời thơ ấu, là yếu tố nguy cơ chính của u nang tuyến giáp và ung thư tuyến giáp. Theo Hiệp hội Ung thư Hoa Kỳ (ACS), cần hạn chế tiếp xúc với bức xạ từ các nguồn như: chụp X-quang hoặc CT vùng cổ mà không có chỉ định y tế rõ ràng, điều trị bức xạ y tế (như xạ trị ung thư vùng đầu cổ).Nếu bắt buộc thực hiện các thủ thuật liên quan đến bức xạ, cần sử dụng tấm chắn chì để bảo vệ tuyến giáp và các mô lân cận.
Quản lý tiền sử gia đình
Những người có tiền sử gia đình mắc ung thư tuyến giáp, u nang tuyến giáp hoặc các bệnh lý nội tiết như hội chứng MEN cần được tư vấn di truyền và theo dõi định kỳ. Theo ATA, xét nghiệm gen để phát hiện đột biến RET hoặc các gen liên quan có thể xác định nguy cơ u nang tuyến giáp từ sớm, từ đó áp dụng các biện pháp phòng ngừa như siêu âm định kỳ hoặc phẫu thuật dự phòng trong một số trường hợp hiếm gặp.
Duy trì lối sống lành mạnh
Duy trì cân nặng hợp lý, tập thể dục đều đặn (ít nhất 150 phút/tuần) và kiểm soát căng thẳng mãn tính giúp hỗ trợ sức khỏe tuyến giáp và hệ miễn dịch, từ đó giảm nguy cơ phát triển u nang tuyến giáp. Các kỹ thuật như thiền, yoga hoặc hít thở sâu có thể giúp giảm stress hiệu quả. Ngoài ra, theo WHO, tránh hút thuốc lá và hạn chế tiêu thụ rượu bia góp phần giảm nguy cơ bệnh lý tuyến giáp và ung thư nói chung.
Tham khảo ý kiến bác sĩ
Nếu phát hiện các triệu chứng bất thường như sưng cổ, khó nuốt, khàn tiếng, hoặc hạch cứng không đau, bệnh nhân cần tham khảo ý kiến bác sĩ chuyên khoa nội tiết ngay lập tức. Theo hướng dẫn của Bệnh viện Bạch Mai, thăm khám kịp thời giúp phát hiện sớm u nang tuyến giáp và tăng cơ hội điều trị thành công. Bệnh nhân cũng nên trao đổi với bác sĩ về các yếu tố nguy cơ cá nhân, như tiền sử gia đình, chế độ ăn uống hoặc phơi nhiễm bức xạ, để xây dựng kế hoạch phòng ngừa phù hợp.
Tóm lại, chữa bệnh u nang tuyến giáp cần sự cá nhân hóa và đánh giá chính xác từ bác sĩ chuyên khoa. Với sự phát triển của y học hiện đại, nhiều phương pháp điều trị không xâm lấn như RFA, tiêm cồn tuyệt đối đã chứng minh hiệu quả rõ rệt trong việc làm xẹp nang, giảm triệu chứng mà không cần phẫu thuật. Người bệnh không nên chủ quan hoặc tự ý dùng thuốc mà cần được theo dõi định kỳ và tư vấn từ cơ sở y tế uy tín. Việc can thiệp kịp thời và đúng cách không chỉ nâng cao chất lượng cuộc sống mà còn phòng ngừa biến chứng nguy hiểm trong tương lai.
Sức khỏe tuyến giáp là yếu tố quan trọng ảnh hưởng đến chất lượng cuộc sống, và mọi quyết định liên quan đến dinh dưỡng đều cần dựa trên thông tin khoa học và tư vấn chuyên môn. Nếu bạn đang có dấu hiệu nghi ngờ hoặc muốn được tư vấn kỹ hơn, hãy tham khảo ý kiến bác sĩ chuyên khoa nội tiết hoặc đến Phòng khám Bác sĩ Nguyễn Đức Tỉnh để được tư vấn chi tiết.
Địa chỉ: Số 925 Nguyễn Kiệm, Phường Hạnh Thông, TP. Hồ Chí Minh
Thông tin liên hệ:
- Email: bstinh@gmail.com
- Hotline/Zalo: 0966089175
- Website:https://nguyenductinh.com/
Lưu ý: Những thông tin trong bài viết mang tính chất tham khảo, không thay thế cho việc chẩn đoán hoặc điều trị y khoa. Người bệnh không được tự ý điều trị. Để biết chính xác tình trạng bệnh lý, người bệnh cần tới các bệnh viện để được bác sĩ thăm khám trực tiếp, chẩn đoán và tư vấn phác đồ điều trị hợp lý.